今回は糖尿病で起こりやすい皮膚感染症について、広島大学病院 内分泌・糖尿病内科医師 馬場隆太先生よりお話いただきます!

普段の血糖値と感染症の発症頻度には、強い相関があります1)。
血糖コントロール不良の糖尿病の方が感染症になると、免疫力が低下しているため、重症化、遷延化しやすいことが知られています。
特に、糖尿病の合併症である血管障害や神経障害があると、感染することが多くなり、感染の進行が早く、抗菌薬へも反応しにくくなります。
特に、皮膚感染症は糖尿病にみられる感染症の中でも頻度が高く注意が必要です2)。
その中でも身近な感染症である白癬(いわゆる水虫ですが)についてお伝えします。
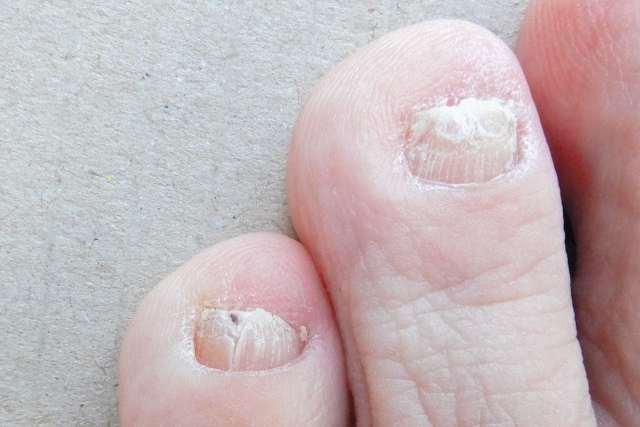
白癬はケラチンという皮膚・爪・毛髪のタンパク質を栄養源として生息するため、通常は皮膚や爪に寄生して病変を生じます。足白癬が最も多いですが、頭部、股、体幹、手にも感染します。
日本人では、約2,500万人が罹患していると言われています。
足白癬は、足の薬指と小指の間に多く出現し、赤みと小さい水ぶくれとして始まり、汗などで白く膨れ、ただれを形成することもあります。
爪にできる白癬は、爪の色が白く濁ったり、爪の厚みが増して変形したりします。
アメリカの報告では、糖尿病の方は健常者の2.77倍の頻度で白癬が認められ、糖尿病患者の約3分の1に白癬があると言われています3)。
診断は、組織を取ってきて顕微鏡の検査をしないと分かりませんので、皮膚科で診断してもらう必要があります。
また、これを合併している方では、蜂窩織炎を生じやすいとの報告があります4)。
蜂窩織炎とは、皮膚とその下の組織に細菌が感染し、炎症が起こる病気です。
特に膝から下に発生する頻度が高く、皮膚に赤み、腫れ、熱感、痛みが出現し、急速に拡大します。
発熱、頭痛、悪寒、関節痛などの全身症状を伴い、壊死性筋膜炎や敗血症へ進展することもあります。
日本皮膚科学会からは、糖尿病性潰瘍の発症や悪化を予防するために、白癬の治療を行うことが推奨されています5)。
炎症の際に使用するステロイド外用剤は、菌が増殖することもあり、不適切な治療ですので、ご注意ください。
常日頃から足を観察し,清潔と乾燥を心がけるようすることが大切です。
1) Rayfield EJ,Ault MJ,Keusch GT,et al.Infection and diabetes:the case for glucose control.Am J Med 1982;72:439.
2) 米田 真康,藤川 るみ,沖 健司,ほか.糖尿病患者における感染症の特徴およびその対策.糖尿病 2007;50:137.
3) Gupta AK,Konnikov N,MacDonald P,et al.Prevalence and epidemiology of toenail onychomycosis in diabetic subjects: a multicentre survey.Br J Dermatol 1998;139:665.
4) Bristow IR,Spruce MC.Fungal foot infection,cellulitis and diabetes:a review.Diabet Med 2009;25:548.
5) 尹 浩信,立花 隆夫,井上 雄二,ほか.日本皮膚科学会ガイドライン 創傷・褥瘡・熱傷ガイドライン 3:糖尿病性潰瘍・壊疽ガイドライン (解説) .日皮会誌 2017;127:1989.